Оральна регідратація у дітей
Дегідратація: визначення, причини, патогенез
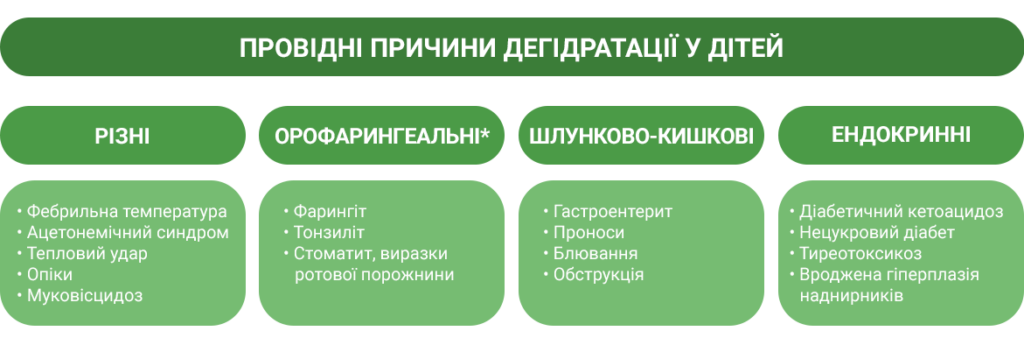
Зневоднення, або дегідратація – це порушення водно-сольового балансу, яке супроводжується дефіцитом води в організмі. Дегідратація виникає тоді, коли втрати води й електролітів своєчасно не поповнюються, тобто виникає їхній дефіцит [1]. Причини дегідратації можуть бути такі: зменшення вживання рідини, посилене її виділення із сечею, калом, блювотними масами, крововтрата, дисбаланс рідин в організмі (асцит, плевральний випіт), капілярна втрата рідини (при опіках і сепсисі) (мал.) [адаптовано з 2].
Мал. 1. Причини, що зумовлюють дегідратацію у дітей
Примітка. * У цих випадках біль обмежує оральне вживання рідини.
Діти більш чутливі до дегідратації, ніж дорослі, оскільки співвідношення поверхні тіла дитини до маси тіла є значно більшим, аніж у дорослих [2, 3]. Найчастішими причинами дегідратації в дитячому віці є пронос і блювання [4].
Групи ризику дегідратації [5]:
- діти до 1 року, передусім до 5 місяців;
- діти з низькою масою тіла при народженні;
- діти, що мали 6 або більше епізодів рідкого випорожнення за останні 24 години;
- діти, що мали 3 або більше епізодів блювання за останні 24 години;
- діти, які не можуть пити на даний час;
- діти, яким під час хвороби припинили грудне вигодовування;
- діти з ознаками недостатньої вгодованості.
Патогенез дегідратації
Рідина, яка втрачається з блюванням, проносом, посиленим потовиділенням чи іншим шляхом, містить певну концентрацію солей, тому втрата рідини завжди супроводжується втратою солей. Точні кількість і характер сольових (електролітних) втрат залежать від причини дегідратації. Наприклад, бікарбонати значною мірою втрачаються під час діареї, але не при блюванні.
Втрата рідини перешкоджає повноцінному функціонуванню всіх органів та тканин, що зумовлює погіршення самопочуття людини. Так само втрата солей (електролітів) і, навпаки, зростання їх концентрації внаслідок втрати води є небезпечним. Це може спричинити такі ускладнення, як судоми, порушення ритму і навіть зупинку серця [6], що зумовлює потребу в проведенні своєчасної регідратації за допомогою збалансованого розчину.
Клінічна картина та ступені дегідратації
Дегідратація поділяється на ступені залежно від вираженості ознак і симптомів, які характеризують втрату рідини. На ранніх стадіях ознак і симптомів зневоднення можна компенсувати. Згодом компенсаторні можливості організму дитини виснажуються. Виникають спрага, дратівливість та неспокій, зниження тургору шкіри, западання очей і тім’ячка (у немовлят). У разі тяжкої дегідратації ці ознаки стають іще більш вираженими. Можливий навіть гіповолемічний шок, який характеризується розладами свідомості, відсутністю виділення сечі, периферичним ціанозом. Спостерігаються холодні вологі кінцівки, пришвидшення пульсу (пульс на променевій артерії може взагалі не визначатися), падіння артеріального тиску. Відсутність належної регідратації може призвести до летального наслідку [1].
| Табл. 1. Оцінка тяжкості дегідратації [7] | |||
|---|---|---|---|
| Критерій | Незначна дегідратація (<5%) | Помірна дегідратація (5-9%) | Тяжка дегідратація (≥10%) |
| Стан свідомості | Жвавий, здатен до спілкування | Летаргія, дратівливість | Розлади свідомості |
| Частота серцебиття | Нормальна | Нормальна чи незначна тахікардія | Тахікардія |
| Частота дихання | Нормальна | Підвищена | Підвищена; глибоке дихання з формуванням ацидозу |
| Артеріальний тиск | Нормальний | Нормальний | Гіпотензія |
| Колір шкіри | Нормальний | Нормальний | Блідий, поява плям |
| Кінцівки | Теплі | Теплі | Холодні |
| Периферичний пульс | Нормальний | Нормальний | Ослаблений |
| Очі та тім’ячко | Нормальні | Запалі | Глибоко запалі |
| Слизові оболонки | Вологі | Сухі | Сухі |
| Тургор шкіри | Складка негайно розгладжується | Помірно знижений | Знижений |
| Час відновлення наповнення капілярів | Нормальний | Збільшений | Значно збільшений |
Червоні прапорці дегідратації (ознаки прогресування та ризику виникнення шоку) [8]:
- прогресування погіршення стану;
- розлади свідомості;
- западання очей;
- тахікардія;
- тахіпное;
- зменшення тургору шкіри.
| Табл. 2. Клінічні ознаки дегідратації та приблизний дефіцит рідини [1] | ||
|---|---|---|
| Ознаки дегідратації | Дефіцит рідини у % маси тіла | Дефіцит рідини у мл/кг маси тіла |
| Немає | <5 | <50 |
| Наявні деякі ознаки дегідратації | 5-10 | 50-100 |
| Наявні ознаки тяжкої дегідратації | >10 | >100 |
| Примітка. Наприклад, у дитини вагою 5 кг із деякими наявними ознаками дегідратації дефіцит рідини становить 250-500 мл. | ||
| Табл. 3. Критерії оцінки дегідратації та вибір тактики дій [1] | |||
|---|---|---|---|
| Критерій оцінки | А | В | С |
| Загальний стан | Нормальний, жвавий | Неспокійний, дратівливий | Розлади свідомості |
| Очі | Нормальні | Запалі | Запалі |
| Спрага | П’є спокійно, спраги немає | П’є жадібно, є спрага | Не може пити чи ледь-ледь п’є |
| Щипок шкіри передпліччя | Складка шкіри розгладжується швидко | Складка шкіри розгладжується повільно | Складка шкіри розгладжується дуже повільно |
| Висновок | Ознак дегідратації немає, проте необхідна профілактика дегідратації, оскільки наявна втрата води | Якщо є ≥2 ознак із цього списку, наявна незначна або помірна дегідратація | Якщо є ≥2 ознак із цього списку, наявна тяжка дегідратація |
| Тактика дій | План А | Якщо можливо, зважте дитину та застосовуйте план В | Якщо можливо, зважте дитину й невідкладно розпочинайте план С |
План А: оральна регідратація
Бажано давати дитині рідини, що містять сіль (спеціальні сольові розчини для оральної регідратації, підсолені напої). Якщо провести регідратацію лише простою водою (гіпотонічний розчин), існує ризик надмірного зниження рівня солей в плазмі крові й утворення набряків [9].
Можливим є також застосування рисового відвару (води, в якій варився рис), слабкого непідсолодженого чаю, непідсолодженого свіжого фруктового соку (фрешу), питної води. Деякі напої є потенційно небезпечними. Наприклад, напої, які містять цукор, можуть спричиняти осмотичну діарею та гіпернатріємію, тому слід уникати вживання солодких газованих напоїв, готових соків, підсолодженого чаю. Небажано також давати дитині каву чи рослинні чаї, які можуть мати діуретичну або проносну дію.
Скільки рідини давати?
Загалом стільки, скільки дитина хоче випити. У разі діареї після кожного рідкого випорожнення давайте дитині віком молодше 2 років 50-100 мл рідини (1/4-1/2 великої чашки), дитині віком 2-10 років – 100-200 мл (1/2-1 великої чашки), дитині старше 10 років – стільки, скільки дитина захоче випити [1]. Якщо причина дегідратації інша, при регідратації можна орієнтуватися на відчуття спраги.
План В: оральна регідратація за допомогою спеціальних розчинів у медичному закладі.
Якщо вага дитини відома, для визначення необхідної кількості рідини слід помножити вагу на 75 мл. Якщо вага дитини невідома, послуговуються таблицями відповідно до віку. У разі, коли дитина хоче випити більше й немає ознак надмірної гідратації (передусім набряк повік), можна дати більше.
| Табл. 4. Приблизна кількість розчину для оральної регідратації в перші 4 години [1] | ||||||
|---|---|---|---|---|---|---|
| Вік | До 4 міс. | 4-11 міс. | 12-23 міс. | 2-4 роки | 5-14 років | >15 років |
| Вага | До 5 кг | 5-7,9 кг | 8-10,9 кг | 11-15,9 кг | 16-29,9 кг | >30 кг |
| Мл | 200-400 | 400-600 | 600-800 | 800-1200 | 1200-2200 | 2200-4000 |
| Примітка. Орієнтуйтеся на вік лише тоді, коли не знаєте ваги. Приблизну кількість розчину для оральної регідратації в мл можна також розрахувати, помноживши вагу дитини в кг на 75. Якщо дитина хоче випити більше розчину, ніж розраховано, дайте їй випити більше. | ||||||
Розчин потрібно давати ложкою або з чашки. Для немовлят можна користуватися піпеткою чи шприцом без голки. Нерідко при швидкому посиленому питті виникає блювання, проте зазвичай воно не перешкоджає регідратації, оскільки більша частина рідини все-таки встигає всмоктатися. За появи блювання зачекайте 5-10 хвилин і продовжуйте регідратацію в більш повільному темпі. Через 4 години оцініть ступінь дегідратації за таблицею 3. За появи ознак тяжкої дегідратації перейдіть до плану С. У разі відсутності ознак дегідратації регідратацію можна припинити. У таких випадках зникає спрага, відновлюється сечовипускання, шкіра після щипка швидко розгладжується, дитина заспокоюється й зазвичай засинає [1].
План С: внутрішньовенна регідратація
| Табл. 5. Схема внутрішньовенної регідратації [1] | ||
|---|---|---|
| Вік | Спершу призначте інфузію 30 мл/кг протягом | Далі призначте інфузію 70 мл/кг протягом |
| До 12 міс. | 1 години* | 5 годин |
| Понад 12 міс. | 30 хвилин* | 2,5 годин |
| Примітки. Після госпіталізації негайно розпочніть інфузію збалансованих розчинів. Якщо дитина може пити, слід паралельно з інфузією давати розчини солей для оральної регідратації. Оцінюйте стан пацієнта раз в 1-2 години. Якщо покращення стану немає, пришвидшіть введення рідини. Після повного введення об’єму рідини (у немовлят – 6 годин, у старших дітей – 3 години) оцініть стан пацієнта за таблицею 3 та знову оберіть оптимальний план лікування (А, В чи С). * Якщо пульс на променевій артерії слабкий або не визначається, повторіть таке введення ще раз. | ||
За даними Кокранівського огляду, що містив 17 досліджень за участю 1811 пацієнтів, достовірної різниці між ефективністю оральної та внутрішньовенної регідратації немає. Оральна регідратація має бути першою лінією лікування у дітей із незначною та помірною дегідратацією, а внутрішньовенна регідратація – призначатися в разі невдачі оральної [10].
Вода для медичних цілей РеО («Юрія-Фарм»)
Вода для медичних цілей РеО є готовим до вживання розчином для оральної регідратації, що містить усі необхідні електроліти та сорбітол. Він є додатковим джерелом енергії, що засвоюється клітинами організму без участі інсуліну. РеО не містить консервантів, барвників та має приємний смак. Це є важливою умовою для засобів, які застосовуються в педіатричній практиці.
| Табл. 6. Збалансований склад води РеО | |
|---|---|
| Складник | Вміст |
| Na+ | 900 мг/л |
| K+ | 160 мг/л |
| Mg2+ | 50 мг/л |
| Ca2+ | 50 мг/л |
| Cl- | 1600 мг/л |
| HCO3- | 300 мг/л |
| Сорбітол | 90 мг/л |
| Вуглекислота | 0,05-0,3% |
| Мінералізація (мг/дм3): 2500-3000 | |
Переваги води РеО:
- має збалансований склад;
- допомагає відновити та підтримати водно-сольовий баланс;
- не містить консервантів, барвників та вуглеводів;
- має приємний смак і її легко пити навіть при нудоті;
- усуває симптоми зневоднення;
- нормалізує діурез, знижує інтоксикацію [12].
Профілактика дегідратації
До станів, які потенційно можуть супроводжуватися зневодненням, належать підвищена фізична активність (спортивні заняття, активні ігри, біг), перебування в опалюваних приміщеннях та приміщеннях із сухим повітрям, фототерапія, поліурія, гарячка, опіки, посилене потовиділення, підвищення частоти дихання та серцебиття, встановлені хірургічні дренажі [12]. У таких випадках слід ретельно стежити за об’ємами пиття дитини, оптимально – давати пити через регулярні проміжки часу незалежно від відчуття спраги.
Потреби дитини в рідині розраховуються таким чином:
- 4 мл/кг/год на перші 10 кг маси тіла;
- +2 мл/кг/год на кожні наступні 10 кг маси тіла;
- +1 мл/кг/год на кожен кг за ваги >20 кг [4].
Список літератури
- The treatment of A manual for physicians and other senior health workers. WHO, 2005.
- Willacy Dehydration in children. Patient Info. 2019.
- Berkowitz D. Pediatrics: A primary care approach. 3rd ed. Toronto, ON: W.B. Saunders, 2008.
- Somers J., Endom E.E. Maintenance fluid therapy in children. UptoDate Online. 2008; 16.3.
- Diarrhoea and vomiting in children overview. Pathway last updated 02.11.2020.
- Part 1: Life-threatening electrolyte abnormalities. Circulation. 2005; 112: IV-121 – IV-125.
- The Royal Children’s Hospital Clinical Practice Guidelines. Dehydration. Last updated: September 2020. https://www.rch.org.au/clinicalguide/guideline_index/Dehydration.
- NICE Gastroenteritis. 2019.
- Available at: https://msdmanuals.com/professional/pediatrics/dehydration-and-fluid-therapy-in-children/ dehydration-in-children#:~:text=The%20resuscitation%20phase%20should%20reduce,body%20weight)%20may%20 be%20required.
- Hartling L., et al. Oral versus intravenous rehydration for treating dehydration due to gastroenteritis in children. Cochrane Database of Systematic 2006; 3: CD004390.
- Кирпач Г. RеО вода для медичних цілей – гармонія води та електролітів у пляшці. Современная фармация. 2021;
- Anigilaje E.A. Management of diarrhoeal dehydration in childhood: a review for clinicians in developing countries. Front 2018; 6: 28.